Dia do Médico
Dia 18 de outubro…
Um dia para valorizar as pessoas
Que dão o maior valor para a vida.
Parabéns médicos.
Vocês são nossos heróis da vida real.
#diadomedico

Dia 18 de outubro…
Um dia para valorizar as pessoas
Que dão o maior valor para a vida.
Parabéns médicos.
Vocês são nossos heróis da vida real.
#diadomedico

Outubro chegou, com ele novas histórias serão escritas, novos momentos marcarão nossas vidas.
E também, chegou um momento em que mais reforçamos os cuidados com vocês MULHERES.
Não existe data para se cuidar, mas nesse mês temos muitos caminhos para fazermos isso.
Então aproveite, cuide-se, ame-se e não deixe para depois.
SUA SAÚDE É SEU MAIOR TESOURO.
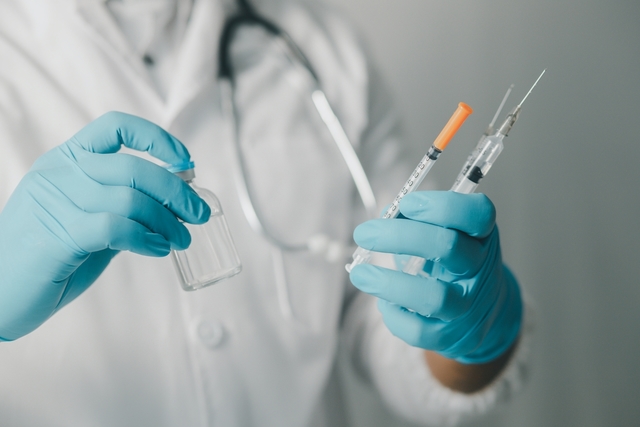
A dose de reforço da vacina contra a COVID-19 tem sido estudada em alguns países, como forma de reforçar a imunidade de pessoas que possuem a resposta imunológica mais lenta, como é o caso dos idosos, fornecendo uma proteção extra contra a variante delta. Além disso, a terceira dose tem sido considerada para pessoas que possuem o sistema imunológico enfraquecido devido a transplante de órgãos ou doenças com o objetivo de garantir que a resposta imune contra a COVID-19 atinja níveis suficientes.
No Brasil, o Ministério da Saúde autorizou a aplicação da terceira dose de reforço de uma das vacinas da Pfizer, da AstraZeneca ou da Janssen, a partir de setembro, em idosos com mais de 70 anos ou pessoas que têm o sistema imunológico enfraquecido, que receberam duas doses das vacinas há pelo menos 6 meses ou 28 dias, respectivamente.
Nos Estados Unidos, também já está aprovado o uso emergencial da terceira dose das vacinas da Pfizer e da Moderna, para pessoas com o sistema imune enfraquecido, enquanto em Israel, a terceira dose da Pfizer já está sendo aplicada em idosos acima de 60 anos. Em Portugal, a terceira dose da vacina contra a COVID-19 ainda não foi autorizada, pois aguarda resultados de estudos, além da aprovação da Agência Europeia do Medicamento (EMA).
Embora alguns países ainda aguardem o resultado de estudos para a aplicação da terceira dose da vacina, a recomendação para a aplicação das primeiras doses das vacinas são:
| Vacina | Número total de doses | Intervalo entre as doses | Estudos sobre a terceira dose no Brasil |
|---|---|---|---|
| Coronavac | 2 | 2 a 4 semanas | 1 dose de reforço da vacina da Pfizer, AstraZeneca ou Janssen, 6 meses após o término das duas doses iniciais em idosos com mais de 70 anos, pessoas com o sistema imunológico enfraquecido ou profissionais de saúde |
| Pfizer e BioNTech (Comirnaty) | 2 | 8 semanas | 1 dose de reforço, 6 meses após o término das duas doses iniciais |
| Moderna | 2 | 28 dias | — |
| Covaxin | 2 | 28 dias | — |
| Astrazeneca | 2 | 8 semanas | 1 dose de reforço, 4 semanas após o término das duas doses iniciais |
| Sputnik V | 2 | 21 dias | — |
| Johnson & Johnson | 1 | — | — |
Ministério da Saúde tem como previsão de iniciar a aplicação da dose de reforço da vacina contra a COVID-19 no Brasil, em setembro, preferencialmente com uma dose de reforço da vacina da Pfizer, ou de forma alternativa, uma dose de uma das vacinas da AstraZeneca ou da Janssen, para pessoas com mais de 70 anos, que tenham recebido as duas doses de qualquer outra vacina da COVID-19 há pelo menos 6 meses.
A dose de reforço está indicada para pessoas com mais de 70 anos e para pessoas imunossuprimidas, que são aquelas que possuem o sistema imunológico mais enfraquecido devido a algumas situações, sendo as principais:
Dessa forma, ao garantir uma dose de reforço a esse grupo de pessoas, é possível estimular um maior nível de proteção, isso porque devido à diminuição do funcionamento do sistema imune, há maior risco de desenvolver casos graves da doença mesmo com as duas doses da vacina.
Em um estudo realizado Reino Unido para avaliar a eficácia das vacinas da Pfizer e da AstraZeneca contra a variante delta, foi verificado que a imunidade conferida pela vacina Pfizer passou de 92% para 78% após 90 dias da administração da segunda dose, enquanto que a eficácia de AstraZeneca passou de 69% para 61% após 90 dias [1].
Essa redução da imunidade, um período após a vacinação é considerado normal para qualquer tipo de vacina, e para garantir uma imunidade extra, proteção contra as novas variantes do coronavírus e o desenvolvimento da forma grave da COVID-19, a dose de reforço e/ou a terceira dose têm sido aprovadas em alguns países.
Apesar de muitas vezes dose de reforço e terceira dose serem usados como sinônimos, indicam coisas distintas. As principais diferenças entre esses termos estão indicados na tabela a seguir:
| Dose de reforço | Terceira dose |
|---|---|
| Indicada para pessoas imunocompetentes | Indicada principalmente para pessoas imunocomprometidas devido a doenças ou transplante |
| Tem como objetivo reforçar a imunidade, pois a resposta imune induzida pela vacinação é suficiente | Tem como objetivo aumentar a imunidade devido à quantidade insuficiente de anticorpos circulantes produzidas após duas doses da vacina |
| Reforça a imunidade, já que é comum que a resposta imune fique mais “lenta” ao longo do tempo | Faz com que a resposta imune seja elevada até um nível suficiente |
| Pode ser administrada entre 6 e 8 meses após a segunda dose | Pode ser administrada em 28 dias após a segunda dose |
| A dose de reforço é diferente das doses anteriores | A terceira dose é dada com o mesmo imunizante das doses anteriores |
A vacinação contra a COVID-19 permite um aumento inicial de anticorpos e outras moléculas contra a COVID-19, mas que com o passar do tempo diminui lentamente, reduzindo a proteção contra a infecção pelo coronavírus.
Acredita-se que a dose de reforço da vacina permita uma multiplicação das células B de memória, que produzem anticorpos, e desta forma, leve a um aumento dos níveis desses anticorpos e da proteção contra a COVID-19, inclusive das novas variantes do coronavírus.
No entanto, com o tempo, o número de anticorpos diminui novamente, mas a quantidade de células B de memória é maior, o que permite uma resposta mais rápida e mais forte do corpo quando em contato com o coronavírus.
As informações sobre os riscos da dose de reforço da vacina contra a COVID-19 ainda são limitadas, pois apenas três países, Israel, Rússia e Hungria, iniciaram sua aplicação. No entanto, as reações à dose de reforço e/ou terceira dose das vacinas de mRNA, que são a Pfizer e AstraZeneca, são semelhantes às duas doses anteriores, sendo mais comuns de ocorrer sintomas leves a moderados como cansaço excessivo ou dor no local da injeção.
Além disso, outros efeitos colaterais comuns incluem vermelhidão ou inchaço ao redor da injeção, dor de cabeça, dor muscular, calafrios, febre ou náusea.
Fonte: https://www.tuasaude.com/terceira-dose-vacina-covid/

O surgimento de reações após tomar a vacina da COVID-19 é completamente normal e acontece devido à resposta natural do sistema imune, que produz anticorpos para combater a substância que foi injetada. É esta resposta que permite criar imunidade, já que os anticorpos produzidos são os mesmos que, no caso de uma infecção real por COVID-19, irão combater o vírus.
As reações à vacina surgem, geralmente, nas primeiras 24 horas e as mais comuns são:
Estas reações podem se manter por 2 a 3 dias. No caso das vacinas que necessitam de mais que uma dose, as reações gerais como febre, dor de cabeça e dor muscular, são mais frequentes após a segunda dose, já as reações de dor e inchaço no braço podem acontecer em todas as doses.
A vacinação é a melhor forma de proteger contra uma infecção grave por COVID-19 e, por isso, deve ser realizada apesar de causar algumas reações adversas. A não-vacinação não provoca qualquer tipo de reação, mas também não protege contra o coronavírus, nem diminui as chances de uma infecção grave que pode colocar a vida em risco.
Embora as reações da vacina da COVID-19 possam ser um pouco incômodas e afetar o dia a dia da pessoa vacinada, existem algumas formas de as aliviar:
Para aliviar estes sintomas basta aplicar um pouco de gelo (coberto por um pano limpo) no local por 10 a 15 minutos, várias vezes ao dia. Isso vai fazer com que a inflamação no local diminua, aliviando o incômodo.
É também importante evitar fazer esforços com o braço vacinado, como levantar peso, especialmente no primeiros 2 dias.
Para aliviar a dor de cabeça e a febre é importante ficar de repouso. No entanto, algumas técnicas naturais podem ajudar como colocar um pano umedecido com água fria na testa, evitar vestir roupa muito quente e tomar um chá de gengibre ou valeriana, por exemplo. Confira uma lista dos principais chás para aliviar a dor de cabeça e a febre.
Além disso, e com orientação de um profissional de saúde, também se pode tomar paracetamol a cada 8 horas. Esse é um remédio antitérmico que permite diminuir a temperatura corporal, combatendo a febre.
No caso de a febre durar mais de 2 dias ou se não melhorar com o uso de medicamentos, é importante ir ao hospital para identificar a possível causa, iniciando o tratamento adequado.
A melhor forma de recuperar do cansaço e aliviar a dor muscular e/ou articular consiste em repousar o máximo possível, evitando esforços como pegar peso, limpar a casa ou malhar, por exemplo.
É também importante garantir uma correta hidratação e nutrição do corpo, bebendo bastantes líquidos e fazendo uma dieta equilibrada. Os líquidos podem ser água, chás, água de coco ou sucos naturais. Veja o que comer para combater o cansaço.
As reações graves à vacina da COVID-19 são muito raras, mas acontecem principalmente em pessoas que têm histórico de uma reação grave após tomar qualquer outro tipo de vacina.
Estas reações podem surgir logo após a vacinação ou até 4 semanas:
Embora sejam muito raras, estas reações devem ser identificadas o mais rápido possível, para que possam ser tratadas corretamente, evitando o surgimento de sequelas.
No caso de sintomas como sensação de falta de ar, inchaço do rosto, dor de cabeça muito intensa, dor no peito ou inchaço nas pernas, é importante procurar ajuda médica.
As reações que surgem após a vacinação são resultado da resposta normal do sistema imune à substância que foi injetada. Essa substância varia de acordo com o tipo de vacina, mas é sempre um material inofensivo, capaz de imitar o coronavírus, estimulando a resposta imune. Quando isso acontece, o corpo produz anticorpos que ficarão “em espera” caso o verdadeiro coronavírus entre no corpo.
É comum que as reações sejam mais intensas depois da segunda dose da vacina pois o corpo já possui anticorpos de reserva que foram produzidos após a primeira dose. Esses anticorpos atuam mais rapidamente e com mais força contra a substância injetada.
Não apresentar reações ou ter efeitos colaterais muito leves não significa que não se tem imunidade contra o vírus. Isso porque, a intensidade das reações está relacionada com a forma como cada sistema imune responde à vacina e não à força da imunidade conferida.
A única forma de saber se se tem ou não imunidade contra a COVID-19 é realizando um teste de sangue para anticorpos IgG e IgM. Saiba mais sobre os testes para COVID-19.
É importante ir ao hospital sempre que existir suspeita de alguma reação grave à vacina. Além disso, deve-se procurar ajuda médica sempre que:
A vacina não é capaz de provocar COVID-19, no entanto, algumas pessoas podem entrar em contato com o vírus poucos dias antes, ou logo após a vacinação. Nesses casos, a imunidade da vacina ainda não está ativa e, por isso, podem acabar desenvolvendo COVID-19. A eficácia da vacina só é garantida 14 dias após a última dose. Veja outras dúvidas comuns sobre a vacina da COVID-19
Fonte: https://www.tuasaude.com/reacao-da-vacina-covid/

Inicia – se Setembro, e com ele novas oportunidades, novos caminhos, um mês novo repleto de esperança.
E acima de tudo, um mês para te dizer o quanto você é fenomenal, o quanto você é importante, e o quanto você ainda pode fazer.
Sua vida, VOCÊ, importa.
Mesmo que a luta pareça demais para você, você é forte o suficiente, pois você é incrível. Nunca desista, e nunca deixe ninguém dizer o contrário.
#setembroamarelo
#suavidaimporta

A saúde emocional é caracterizada pela capacidade de controlar e gerenciar as alterações de comportamento que influenciam nossas atividades cotidianas.
Nesse sentido, aborda-se sentimentos que ocasionam falta de motivação, vida afetiva vazia, objetivos pessoais e profissionais difusos, comportamentos apáticos e de procrastinação frente às atividades diárias.
É fundamental não somente identificar os problemas relacionados à saúde emocional, mas também guiar suas atitudes para resolvê-los. Confira a seguir algumas dicas para modificar essa condição clínica:
*Evite desequilíbrios emocionais
*Invista em comportamentos positivos
*Melhore sua alimentação
*Pratique atividades prazerosas
—————————————————————————–
– Esta postagem, é feita no intuito de trazer informações aos nossos seguidores. As postagens são feitas pelo setor responsável das mídias sociais. Qualquer dúvida sobre agendamento de consultas, orçamentos e relacionados, podem ser tratados pelo telefone: (43) 3472-8500.







Você sabia? Que doando sua nota fiscal, seja ela do mercadinho ali da esquina, da loja de roupas, do hipermercado, do sorvete… Você está ajudando a UTI Neonatal?
Por sermos uma instituição filantrópica, ou seja sem fins lucrativos, dependemos muito de doações, e essas notinhas são destinadas a nossa Neo.
Aaah, logo logo, iremos fazer algumas publicações com os locais onde tem nossas caixinhas para doação, porém, já está em quase todas as lojas e mercados da cidade, inclusive postos de combustíveis.

O principal fator de risco para a doença é o tabagismo: 85% dos casos têm relação com o consumo de produtos com tabaco. A melhor maneira de prevenir é não fumar e evitar o contato com outros agentes químicos. Passe para o lado para saber mais!
—————————————————————————–
– Esta postagem, é feita no intuito de trazer informações aos nossos seguidores. As postagens são feitas pelo setor responsável das mídias sociais. Qualquer dúvida sobre agendamento de consultas, orçamentos e relacionados, podem ser tratados pelo telefone: (43) 3472-8500.






No Brasil, 443 pessoas morrem a cada dia por causa do tabagismo. R$125.148 bilhões são os custos dos danos produzidos pelo cigarro no sistema de saúde e na economia e 161.853 mortes anuais poderiam ser evitadas.
—————————————————
– Esta postagem, é feita no intuito de trazer informações aos nossos seguidores. As postagens são feitas pelo setor responsável das mídias sociais. Qualquer dúvida sobre agendamento de consultas, orçamentos e relacionados, podem ser tratados pelo telefone: (43) 3472-8500.